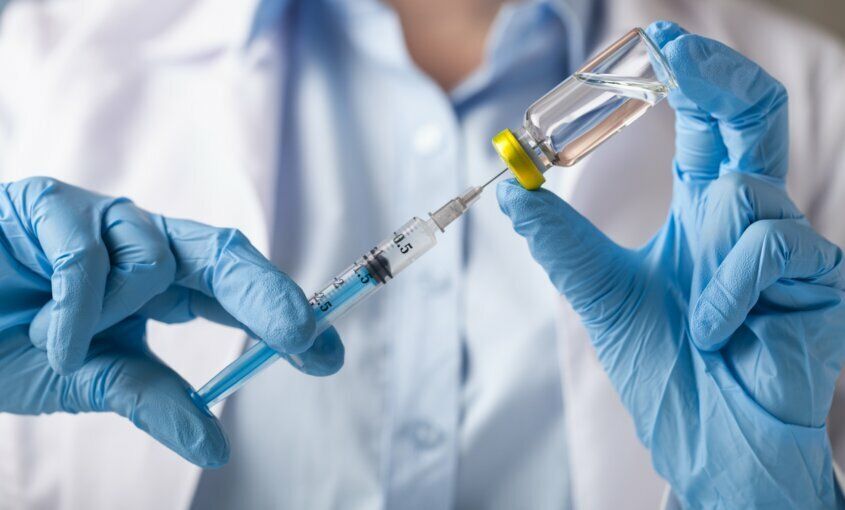
Los nuevos dispositivos permiten dispensar la insulina de forma más sencilla y precisa, mejorando la calidad de vida del paciente.
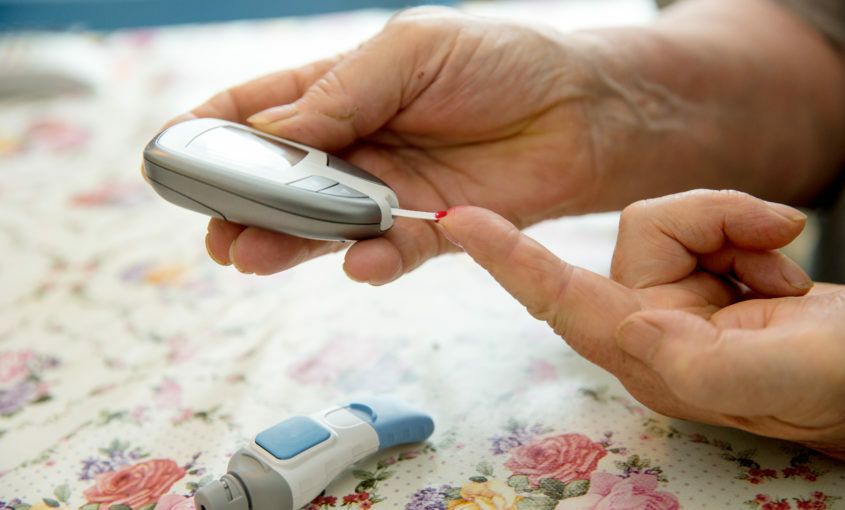
La diabetes es una epidemia mundial relacionada con el envejecimiento poblacional pero especialmente con otra epidemia global, la del sobrepeso y la obesidad, que no para de crecer empujada por hábitos como el sedentarismo y la mala alimentación.
Se calcula que la cantidad de personas con diabetes en el mundo crecerá exponencialmente de 425 millones en 2017 a 629 millones en 2045. En Argentina, la diabetes fue responsable de 8.893 muertes en 2017.
En la diabetes tipo 1, el páncreas no produce insulina. En la tipo 2, el cuerpo no utiliza la insulina como debería. Esta es la más común, asociada justamente a los hábitos poco saludables. Sin embargo, a la hora de sus efectos, ambas generan complicaciones que pueden llevar a la mortalidad prematura por patologías cardiovasculares.
La diabetes no tiene cura, pero el paciente puede controlarla manteniendo los niveles necesarios de insulina. No obstante, la aplicación diaria de esta hormona que ayuda a la glucosa a entrar en las células para proveerles energía, es un procedimiento engorroso, como también lo es el chequeo de los niveles de insulina en sangre. Por eso, la industria farmacéutica viene trabajando intensamente en los últimos años en el desarrollo de nuevos dispositivos y métodos de administración para simplificar la vida cotidiana de los pacientes.
Los tratamientos actuales
La diabetes tipo 2 puede manejarse en muchos casos, junto con alimentación saludable y actividad física, con fármacos de administración por vía oral, de toma más sencilla que las aplicaciones inyectables de insulina que deben realizarse los pacientes con el tipo 1. Estos medicamentos pueden tener presentaciones en tabletas o líquida, y actúan de distintas formas para controlar los niveles de glucosa en sangre. También hay medicamentos inyectables que no son sustitutos de la insulina.
En los pacientes con diabetes tipo 1, es necesario inyectarse insulina varias veces al día. Los métodos de aplicación más habituales son los autoinyectores de insulina, que se parecen a un bolígrafo y son mucho más fáciles de utilizar que la jeringa tradicional.
Actualmente, existen en el mercado dispositivos que le permiten al paciente no tener que estar todo el tiempo pendiente de inyectarse o que el hacerlo sea más sencillo. La bomba de insulina, por ejemplo, se utiliza en un cinturón o bolsillo y, a través de una aguja muy pequeña que se inserta bajo la piel, administra pequeñas y constantes dosis, además de permitirle al paciente incrementar la cantidad de insulina con las comidas.
Con el puerto de inyección, en cambio, el paciente tiene que inyectarse por su cuenta, pero lo hace de manera más simple: es un tubo corto inserto bajo la piel, sostenido por un parche adhesivo, que permite a la persona aplicar la insulina sin necesidad de pincharse cada vez que lo hace.
Otros dispositivos novedosos e innovadores son el inyector tipo jet, que envía un rocío de insulina dentro de la piel a alta presión en lugar de usar una aguja, y el inhalador. Este último, que fue aprobado hace pocos años por la FDA estadounidense, administra la hormona en un polvo que se inhala por la boca, llega a los pulmones y pasa a la sangre.

El “páncreas artificial”
La innovación científica se está valiendo de los nuevos avances tecnológicos para desarrollar revolucionarias soluciones terapéuticas. Los monitores continuos de glucosa (MCG) permiten detectar de manera inalámbrica las variaciones de la glucemia, para que el paciente sólo presione un botón y la bomba de insulina administre la insulina de acción rápida.
En Estados Unidos ya se han aprobado las bombas de insulina de asa cerrada o sistemas híbridos de circuito cerrado, también llamados “páncreas artificial”, que también se está investigando en Argentina. El dispositivo no sólo chequea los niveles de glucosa en sangre, sino que gracias a la inteligencia artificial y los algoritmos administra la insulina, facilitando un control preciso.
En algunos casos, los pacientes aún deben realizarse punciones dactilares para calibrar los dispositivos, pero los investigadores están trabajando para mejorar las prestaciones y lograr una bomba de insulina que actúe de manera completamente autónoma y permita simplificar y mejorar la calidad de vida de las personas con diabetes tipo 1 para que lleven una rutina completamente normal.
Encuesta Nacional de Factores de Riesgo, Conicet, Diabetes Voice, Fundación para la Diabetes, Instituto Nacional de la Diabetes de EE.UU., Biblioteca Nacional de Medicina de EE.UU.