La psoriasis es una enfermedad crónica, inflamatoria, autoinmune, no contagiosa, de origen genético y tiene algún componente hereditario, aunque no necesariamente se transmite a los hijos. Extrapolando estadísticas internacionales, se estima que afectaría a cerca de 800 mil argentinos.

Se manifiesta en la piel a través de enrojecimiento (eritema) y placas que pican y duelen (escamas blancas o plateadas que parecen ‘caspa gruesa’).
Los desencadenantes de la psoriasis no son universales. Lo que puede provocar que la psoriasis se active en una persona, puede no afectar a otra. Entre la lista figuran el estrés, las lesiones previas en la piel, ciertos medicamentos.
Entre las personas con psoriasis, el autocuidado es una parte esencial de la vida cotidiana. Ese cuidado personal incluye hacer ejercicio y alimentarse de manera saludable.
Teniendo en cuenta que las personas con psoriasis tienen un riesgo ligeramente mayor de desarrollar diabetes y enfermedades cardiovasculares que la población general, el ejercicio regular y una dieta saludable son parte importante del cambio necesario en el estilo de vida si una persona es diagnosticada con esta enfermedad.
Durante muchos años, fue una enfermedad para la que los profesionales de la salud tenían pocas respuestas que ofrecer a los pacientes. Sin embargo, los nuevos tratamientos desarrollados en los últimos 20 años permiten una gran mejora en la calidad de vida de los pacientes.
Los tratamientos para la psoriasis están determinados por el tipo y el grado de gravedad de la enfermedad y el área de la piel afectada.
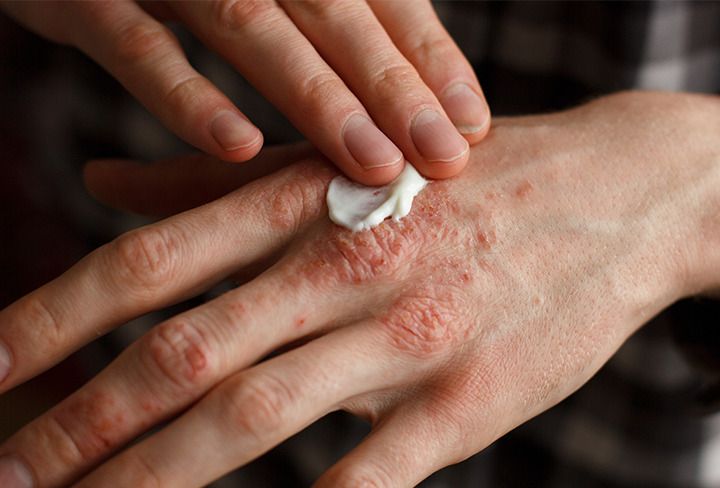
Es probable que el médico comience con un tratamiento suave, como cremas tópicas aplicadas a la piel y luego, si no se logra controlar el cuadro, continúe con tratamientos a nivel sistémico.
Existe una amplia gama de tratamientos para la psoriasis y el médico tratante deberá identificar cuál será el más efectivo y conveniente para cada paciente. Los tratamientos se dividen en tres categorías:
- – Tópicos: cremas y ungüentos aplicados a la piel.
- – Fototerapia: la piel es expuesta a ciertos tipos de luz ultravioleta.
- – Sistémico: medicamentos que se administran de forma oral o mediante inyecciones (tratamientos biológicos). Este último tipo de abordaje busca, a través de diferentes mecanismos de acción, reducir la inflamación al atacar a las células hiperactivas del sistema inmunológico. Se indican en los casos de psoriasis moderada a severa, que no han respondido a otros tratamientos.
Un aspecto frecuente entre las personas que conviven con esta enfermedad es la baja en la autoestima y la ansiedad. Esto puede llevar a la depresión, sobre todo si la psoriasis empeora. En entre un 10 y un 30% de las casos, puede desarrollarse además una artritis psoriásica, adonde la propia inflamación de la enfermedad se extiende a determinadas articulaciones (dedos, rodillas, etc.), pudiendo generar discapacidad a largo plazo.
Este cuadro, además, causa sensibilidad, dolor e hinchazón en las articulaciones y el tejido conectivo, así como rigidez. El dermatólogo, al sospechar la posibilidad de que el paciente presente además artritis psoriásica, debe recomendar una interconsulta con un reumatólogo, que confirmará el cuadro y tomará las medidas terapéuticas que considere pertinentes.
Es fundamental seguir el tratamiento indicado por los especialistas de acuerdo con lo prescripto, incluso si se experimenta una mejoría en el cuadro. La adherencia al tratamiento puede ayudar a prevenir los brotes. Y siempre hay que tener en cuenta que la psoriasis es una enfermedad crónica, con lo cual resulta indispensable seguir en contacto regular con el equipo médico que atiende al paciente.
The Psoriasis and Psoriatic Arthritis Alliance. Department of Health and Social Care (DHSC). Asociación Civil para el Enfermo de Psoriasis, AEPSO.